骨年齢とは?
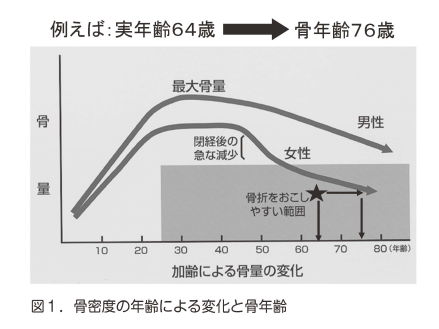
みなさん骨年齢という言葉を聞いたことがありますか?骨年齢とは骨密度などを基に算出されその人の骨が何歳の標準的な骨に相当するかの指標です。つまり骨年齢が若いというのは年齢相当以上の骨密度があること、逆に骨年齢が高いというのは年齢相当の骨密度より低いということになります。骨密度は男女ともに20から44歳に最高値となり以降減少し、特に女性では閉経を境に急激に減少します。この20から44歳の値の70%以下まで骨密度が低下すると骨粗鬆症と診断されます。例えば年齢64歳の方の骨密度が図の星印の部分とした場合、その方の骨密度は骨粗鬆症の範囲内に入り、また骨年齢は76歳となります。なんと実年齢と12歳の開きがあることになります(図1)。骨粗鬆症の治療のひとつには少なくとも骨年齢を実年齢相当の骨密度まで増加させるという目的があります。
|
|
| 骨粗鬆症とは? |
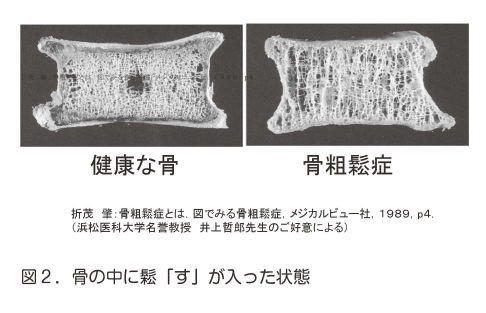
| 骨粗鬆症の「鬆」という漢字は辞書では「す」で載っています。意味は大根、ごぼうなどの時間が過ぎて芯に多数の細かい孔ができたところと記されています。健康な骨は骨皮質という硬い骨の外回りの中に縦と横に走っている海綿骨という骨柱がぎっしり詰まっていますが、骨粗鬆症の骨では「鬆」の意味通りに骨柱がまばらになり海綿骨に多数の細かい孔が空いて骨の内部がスカスカになります(図2)。2000年に国際会議で骨粗鬆症とは「骨強度の低下を特徴とし、骨折のリスクが増大する骨格疾患」と定義されました。骨強度は70%が骨密度、30%は骨質によって決まります。骨質とは骨の微小骨折、骨代謝回転、骨内コラーゲンの質で決まります。骨内の海綿骨の部分を顕微鏡でみると骨粗鬆症では骨柱が細くなったり途切れたりしています。これを微小骨折といいます。また骨は見た目には分かりませんが4-6ヶ月ほどのサイクルで削れ(骨吸収)、そこに新しい骨ができる(骨形成)という新陳代謝を繰り返しています。これを骨代謝といいます。健康な骨ではこの骨吸収と骨形成のバランスが保たれていますが、骨粗鬆症の骨ではこのバランスがくずれ骨吸収が骨形成を上回り、その結果骨量が減少し骨がスカスカになります。また骨はコラーゲンと骨塩からできていますが、コラーゲンは成長とともにコラーゲン同士を結ぶコラーゲン架橋という橋渡しができることにより頑丈な骨になります。しかし、骨粗鬆症や糖尿病になるとその架橋が劣化し骨が漆くいのように硬いが壊れやすいといった状態になります。したがって、骨密度の減少と骨質の劣化により骨強度が低下すると骨折しやすい状態となり、些細な転倒などでも骨折が起こることとなります。これが骨粗鬆症の最も怖いところです。 |
|
| 骨粗鬆症の危険因子と症状 |
骨粗鬆症になりやすい人は、カルシウム不足、無理なダイエット、アルコールの多量摂取、喫煙、骨に影響を与える薬の服用、運動不足や長期間の寝たきり、高年齢、女性、やせている、閉経が早かった、家族に骨粗鬆症の人がいる、授乳中などがあげられます。骨粗鬆症の症状には腰痛、若い時より4㎝以上身長が縮んだ、背中が丸くなってきたなどがあります。骨強度が低下すると気づかないうちに背骨が骨折し、背中が丸くなっている場合もあります。背中が丸くなると内臓にも悪
影響を及ぼし、胃部圧迫感、お腹のはり、深呼吸がしにくい、胃が上に上がって食道に炎症がおきることによる胃もたれやゲップなどの症状が出ます。そして最大の合併症は骨折です。骨粗鬆症では背骨の他に肩、手首、足の付け根が骨折しやすく、特に足の付け根の骨折は入院の上、手術が必要になる場合が多くその後の日常生活動作に大きく影響を及ぼします。 |
| 骨粗鬆症の診断 |
| 骨粗鬆症はレントゲン検査、骨密度測定、血液・尿検査で診断されます。まず立った高さから転倒したり、重いものを持ったりしただけで背骨や腰または足の付け根が骨折した場合は骨密度を測定しなくても骨粗鬆症と診断されます。また骨折がない場合は骨密度が20から44歳の70%以下であれば骨粗鬆症です。骨粗鬆症患者は年々増加傾向にあり、2010年には全国で約1340万人、うち女性骨粗鬆症患者は970万人と言われています。実に65歳以上の女性の65%の方が骨粗鬆症ということになります。特に日本では骨粗鬆症による足の付け根の骨折は年々増加しており日本整形外科学会の2012年度全国調査では、女性が男性の約3-4倍多く、60歳から年齢とともに増加し85歳から89歳が最も多いという結果でした。 |
| 骨粗鬆症の予防と治療 |
骨粗鬆症治療薬はその作用により大きく3つに分けられます。一つは骨吸収を抑える薬。二つ目は骨形成を助ける薬。3つ目は骨吸収と骨形成のバランスを整える薬です。まず、骨吸収を抑える薬ですが、現在最もよく用いられているのがビスホスホネート製剤です。これは朝起きてすぐ飲むという特殊な方法で服用します。以前は毎日服用という方法だったのですが、近年、副作用である消化器症状を減らし、また飲み忘れのないように週1回や月1回服用という間を開けて服用する方法
が主流となってきました。またのどにつかえるなどの副作用の軽減を目的に週1回のゼリー状の薬や月1回の点滴という方法もあります。ただ頻度は非常に少ないのですが顎骨壊死という副作用の報告もあるので歯の治療前後の2-3ヶ月間は服用を中止する必要があります。次いで、サームという薬があります。これは女性ホルモンと似た作用がありますが、子宮や卵巣には作用せず骨のみに作用して骨吸収を抑える薬です。閉経を境に女性ホルモンが急激に低下すると骨密度が低下することを考えれば女性ホルモンと似た作用のある薬は閉経直後に特に有用である考えます。近年、さらに投与間隔をあける薬が登場しました。デノスマブといって6ヶ月に一度、皮下注射をする
薬です。一度注射をすれば半年は注射しなくていいのですが、副作用として血液中のカルシウムが下がってしまうことがあり、連日カルシウムとビタミンDの内服と定期的な血液検査が必要です。骨形成を助ける薬としてPTH製剤があります。インスリンのように毎日ご自身またはご家族がお腹や太ももに注射する方法と週に一度来院して病院で注射する方法があります。骨粗鬆症治療薬の中で最も骨密度を増加させる作用がありますが、現在のところ一生に一度1年半から2年間だけしか投与することができません。最後に骨吸収と骨形成のバランスを整える薬としてビタミンD製剤があります。日本では以前から骨粗鬆症治療薬として用いられてきましたが、近年さらに骨密度増加効果に優れるビタミンD製剤も開発されています。どんな薬でも患者さんの負担が少なく長期に継続できる薬を選択する必要があります。私が考える骨粗鬆症治療薬の選択法ですが、65歳くらいまでの閉経の影響を受ける時期には女性ホルモンと似た作用のあるサームを処方します。65歳以上にはまず最もよく用いられるビスホスホネート製剤を選択します。骨粗鬆症治療中に骨折をおこした場合や治療にかかわらず骨密度が増加しない患者さんにはPTH製剤またはデノスマブの投与を考えます。ビタミンD製剤はあらゆる年齢で治療初期からまた他の薬に付け加えて処方するようにしています。
骨粗鬆症の予防と治療として食事療法はかかせません。カルシウム、ビタミンD、ビタミンKを摂取するように心がけましょう。ビタミンKは納豆に多く含まれており骨形成を促す作用があります。しかし、心臓が悪くてワルファリンを服用されている患者さんはビタミンKと相互作用がありますので注意が必要です。
次いで骨粗鬆症による骨折を防止するために転倒を予防する必要があります。高齢者は自宅や庭で転倒して骨折する場合が多く、自宅の中のちょっとした段差、例えば敷居や布団とたたみの
段差など普段注意が向かないところに転倒の危険があります。また2012年の全国調査では足の付け根の骨折は10月から1月の寒い時期に多い傾向がありますので冬場は特に転倒に注意しましょう。現在、お年寄りだけの二人または一人暮らしの世帯は65歳以上世帯の3分の2を占めております。ご自分が一人の時、自宅で転倒して動けなくなったら生命の危機となる場合もあり、その場合の連絡方法など一度考えてみてください。
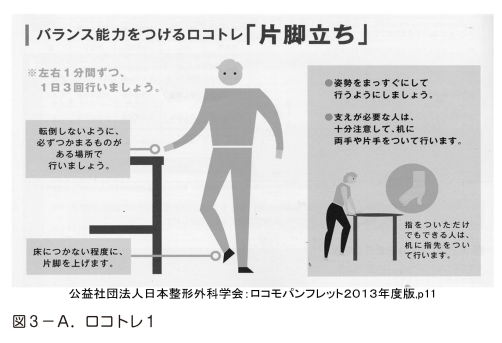
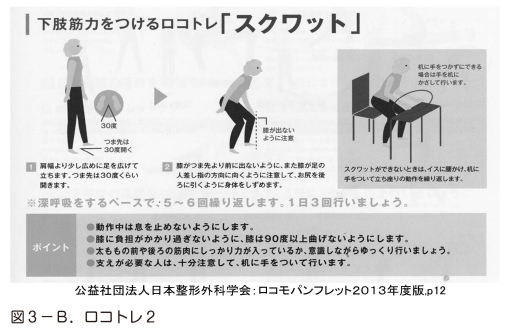
骨粗鬆症に対する運動療法としてロコトレというロコモティブシンドローム(通称ロコモ)を予防するための運動と同じ運動療法をお勧めします。ロコモとは運動器の障害のために要介護になっていたり要介護になる危険性の高い状態を言います。骨粗鬆症もロコモの原因の一つです。ロコトレは片脚立ちとスクワットの二つの体操だけです。バランス能力と筋力の維持により転倒を予防し、骨粗鬆症による骨折を予防することが目的です。図に示しましたので継続してやってみてください(図3-A、B)。片脚立ちは左右1分間ずつ、1日3回行いましょう。スクワットは少し広めに脚を広げ、膝がつま先より前に出ないように、また膝は90度以上曲げないようにしてください。深呼吸するペースで5-6回、これを一日3回行いましょう。どちらも必ずつかまるものがある場所で行ってください。 |
| おわりに |
1960年代は65歳以上1人に対して20-64歳が9人という胴上げ型人口構成でしたが現在は高齢者1人に対して2-3人(騎馬戦型)、今後は総人口の減少にともなう高齢者人口割合の増加により2050年には高齢者1人に対して1人(肩車型)と予測され、ますます高齢化に拍車がかかります。骨粗鬆症患者もますます増加します。今からでも決して遅くありません。骨粗鬆症の予防と治療をしてお互いに骨年齢をいつまでも若々しく保ちましょう。
|
|

